|
Il dolore alla spalla è uno dei sintomi più comuni nelle persone che hanno superato i 40 anni di età: per diffusione nella popolazione è secondo solo al mal di schiena.
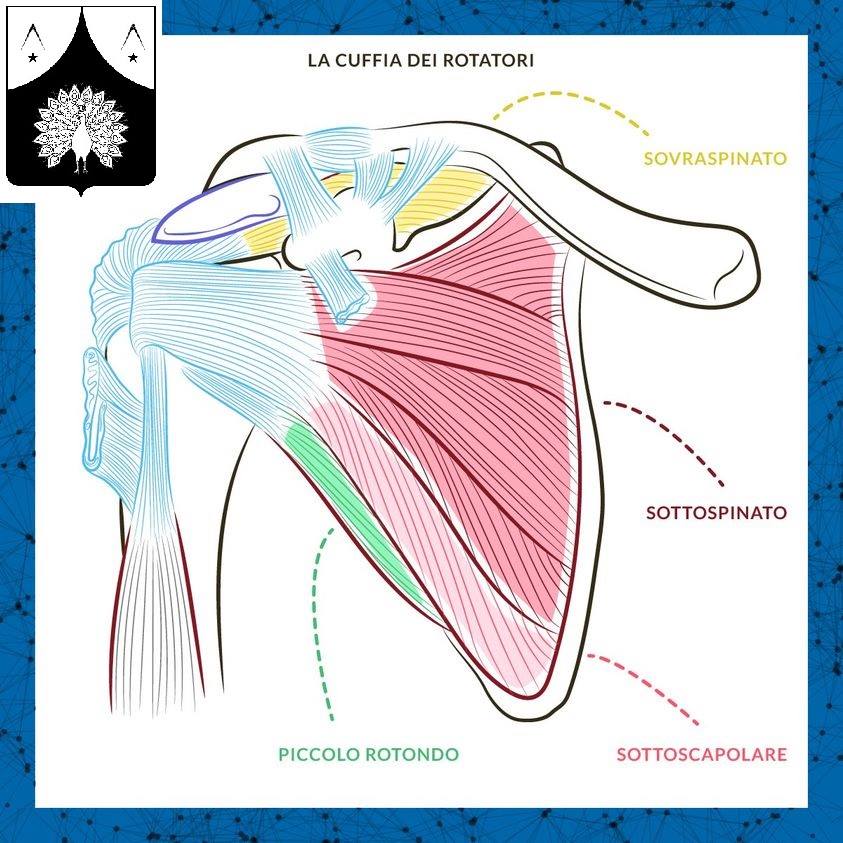
𝐈𝐧𝐭𝐫𝐨 Può essere di intensità differenti, manifestandosi come un leggero fastidio quando si muove il braccio, oppure come un dolore intenso presente anche di notte, di solito accompagnato da una limitazione dei movimenti. 𝐂𝐚𝐮𝐬𝐞 La causa più frequente del dolore alla spalla è l’infiammazione di uno [o più] tra i tendini che permettono la maggior parte dei movimenti del braccio. Questi tendini sono quattro: il sovraspinato; il sottoscapolare; il piccolo rotondo; il sottospinato. A questa si aggiungono le 5 principali patologie: ⟶ sindrome da impingement; ⟶ tendinite calcifica; ⟶ lesione alla cuffia dei rotatori; ⟶ spalla congelata; ⟶ lussazione. 𝐒𝐢𝐧𝐭𝐨𝐦𝐢 Spesso il dolore sveglia di notte e nessuna posizione sembra dare sollievo; oppure si manifesta nel compiere movimenti normalissimi, come sollevare il braccio per prendere un barattolo o indossare la giacca. Una volta escluso che i sintomi possano derivare da una causa non meccanica [ad esempio l’artrite reumatoide, una patologia autoimmune che può determinare dolore articolare], identificare la sede del dolore con l’aiuto di uno specialista ci può essere d’aiuto nel comprendere quale sia il rimedio più opportuno da adottare per risolvere il problema. Il dolore può infatti interessare diverse parti della spalla: ⟶ localizzato sul lato esterno, riguarda spesso la cuffia dei rotatori e può essere causato da borsite o tendinite; ⟶ nella parte posteriore può interessare il muscolo trapezio: talvolta scaturisce da una borsite o da una contrattura muscolare; ⟶ nella parte anteriore può derivare da una tendinite o dalla sindrome di impingement ed è spesso conseguenza di problemi nell’articolazione con il bicipite; ⟶ nella parte superiore riguarda solitamente muscoli, cartilagine o legamenti e può essere di natura infiammatoria. 𝟑 𝐞𝐬𝐞𝐫𝐜𝐢𝐳𝐢 𝐝𝐢 𝐩𝐫𝐞𝐯𝐞𝐧𝐳𝐢𝐨𝐧𝐞 Uno studio ha dimostrato come l’esercizio fisico regolare abbia effetti benefici pari, o superiori, all’assunzione di farmaci antinfiammatori [FANS]. Dedicare 10/15 minuti alla salute delle proprie spalle può essere utile sia a chi è nella fase di riabilitazione da un infortunio, sia a chiunque voglia lavorare sulla prevenzione di simili problemi. 𝟏° 𝐞𝐬𝐞𝐫𝐜𝐢𝐳𝐢𝐨: 𝐢𝐥 𝐩𝐞𝐧𝐝𝐨𝐥𝐨 𝐝𝐢 𝐂𝐨𝐝𝐦𝐚𝐧 È un esercizio che ha un obiettivo chiaro: aumentare lo spazio tra la testa dell’omero e l’acromion della spalla in modo da permettere ai muscoli e ai tendini – in particolare al sovraspinato – di non essere compressi, scivolare in modo naturale, e alle braccia di compiere movimenti completi senza avvertire dolore. Per effettuare l’esercizio, bisogna appoggiarsi a un tavolo o sdraiarsi proni, ossia a pancia in giù, avendo l’accortezza di tenere il braccio fuori dal letto. Se possibile, sarebbe meglio indossare una polsiera con un peso di circa mezzo chilo; in alternativa è possibile impugnare una bottiglietta d’acqua sempre dello stesso peso. A questo punto bisogna effettuare dei movimenti circolari, come se il braccio fosse un pendolo, appunto. Bisogna eseguirlo per circa 2 minuti in senso orario e 2 minuti in senso antiorario, 3 volte al giorno. 𝟐° 𝐞𝐬𝐞𝐫𝐜𝐢𝐳𝐢𝐨: 𝐬𝐨𝐥𝐥𝐞𝐯𝐚𝐦𝐞𝐧𝐭𝐨 𝐝𝐞𝐥 𝐛𝐫𝐚𝐜𝐜𝐢𝐨 𝐬𝐮𝐥 𝐩𝐢𝐚𝐧𝐨 𝐬𝐜𝐚𝐩𝐨𝐥𝐚𝐫𝐞 Da seduti, con la schiena aderente allo schienale della sedia o comunque diritta, impugnare il manubrio [o la bottiglia d’acqua] tenendo il braccio teso e sollevarlo fino al piano delle spalle. È importante non tenere il braccio troppo parallelo allo schienale ma nemmeno troppo frontale: circa a metà fra queste due posizioni sarebbe l’ideale. Come per il precedente esercizio, va bene ripetere il movimento 10 o 15 volte, per tre serie, con due minuti di riposo fra l’una e l’altra. 𝟑° 𝐞𝐬𝐞𝐫𝐜𝐢𝐳𝐢𝐨: 𝐚𝐥𝐥𝐮𝐧𝐠𝐚𝐦𝐞𝐧𝐭𝐨 𝐝𝐞𝐥 𝐩𝐞𝐭𝐭𝐨𝐫𝐚𝐥𝐞 Lo stretching [allungamento muscolare] può essere utile per smorzare i sintomi dolorosi. Da sdraiati proni [pancia in giù] stendere completamente il braccio interessato, in modo che aderisca al terreno, con il palmo della mano rivolto verso il basso. Con l’altro braccio, spingere progressivamente in modo da sollevare la spalla opposta a quella del braccio dolente, in modo da “stirare” gradualmente l’intera muscolatura dell’arto. L’ideale sarebbe mantenere la posizione per 20-40 secondi ma è necessario fare attenzione: se quest’esercizio risulta troppo doloroso è bene lasciar perdere subito ed attendere che i muscoli siano nella condizione adatta per tornare a metterlo in pratica. 𝐂𝐡𝐞 𝐜𝐨𝐬'𝐞̀ 𝐥𝐚 𝐬𝐩𝐚𝐥𝐥𝐚 𝐜𝐨𝐧𝐠𝐞𝐥𝐚𝐭𝐚?
La spalla congelata è una patologia infiammatoria molto dolorosa della spalla. Ma perché, se solitamente un'infiammazione viene associata al caldo, in questo caso avviene il contrario e addirittura si associa al congelamento? Presto detto: l'infiammazione causa un ispessimento del tessuti così doloroso che il nostro organismo mette in atto un meccanismo di autodifesa che di fatto blocca [congela] la spalla, prevenendo l'aggravarsi della lesione. 𝐐𝐮𝐚𝐥𝐢 𝐬𝐨𝐧𝐨 𝐥𝐞 𝐜𝐚𝐮𝐬𝐞? Le cause sono da ricercarsi nella correlazione con: ⟶ patologie primarie come il diabete, malattie autoimmuni, malattie della tiroide; ⟶ patologie secondarie come una lesione tendinea della cuffia dei rotatori; ⟶ somatizzazione di alcune patologie psicologiche. 𝐂𝐨𝐦𝐞 𝐩𝐨𝐬𝐬𝐨 𝐫𝐢𝐜𝐨𝐧𝐨𝐬𝐜𝐞𝐫𝐥𝐚? I due sintomi più importanti e comuni sono: ⟶ dolore intenso, soprattutto di notte, ⟶ difficoltà a compiere movimenti. Il dolore di solito si concentra nella parte superiore della spalla ma può estendersi all’intero distretto anatomico, anche perché la spalla congelata può essere conseguenza di un trauma subito o del deterioramento di alcune delle strutture anatomiche circostanti, come per esempio la cuffia dei rotatori. I sintomi dolorosi all’inizio della patologia di solito sono legati al movimento del braccio, ma nelle fasi successive possono manifestarsi anche a riposo. Non sono pochi i pazienti che considerano estremamente fastidioso il disturbo che può recare al sonno, costringendo chi è affetto dalla capsulite adesiva a prestare molta attenzione alla posizione in cui dorme per non essere svegliato dal dolore a seguito di un involontario movimento “sbagliato”. 𝐂𝐨𝐦𝐞 𝐞𝐯𝐨𝐥𝐯𝐞 𝐥𝐚 𝐩𝐚𝐭𝐨𝐥𝐨𝐠𝐢𝐚? La spalla congelata solitamente segue un decorso che si può riassumere in tre fasi: ⟶ la fase detta di “raffreddamento”, durante la quale la spalla perde progressivamente mobilità ed il dolore aumenta. Può durare da sei settimane a nove mesi; ⟶ la fase detta “congelamento”, durante la quale il dolore migliora leggermente ma la rigidità articolare è al massimo. Il raggio dei movimenti possibili è minimo e in genere si verifica dai quattro ai nove mesi; ⟶ la fase detta di “disgelo”, dalla durata molto variabile [tra i sei mesi ed i due anni], durante la quale il dolore e la rigidità dell’articolazione si risolvono lentamente. 𝐂𝐨𝐦𝐞 𝐩𝐨𝐬𝐬𝐨 𝐜𝐮𝐫𝐚𝐫𝐥𝐚? Il movimento può essere recuperato attraverso un buon protocollo rieducativo che include – molto spesso – l’intervento chirurgico in artroscopia di liberazione a 360°della capsula [capsular release] intorno alla glena, facendo di fatto recuperare il movimento articolare. Se la spalla congelata è associata a una lesione tendinea, è possibile comunque risolvere entrambe le patologie in un unico atto operatorio. In buone mani chirurgiche e in buone mani fisioterapiche si può dunque eseguire, in un unico atto, sia la riparazione del tendine, quindi la causa principale che porta al blocco della spalla, sia “sbloccare” la spalla stessa. Successivamente è fondamentale la fisioterapia La #cuffia_dei_rotatori della spalla, è costituita da 4 muscoli [e relativi tendini]:
⟶ sovraspinato [superiormente]; ⟶ sottoscapolare [anteriormente]; ⟶ sottospinato [posteriormente]; ⟶ piccolo rotondo [posteriormente]. Tra i quattro muscoli che compongono la cuffia dei rotatori, il #sovraspinato è quello che si lesiona più frequentemente. In realtà quando si parla di rottura della cuffia dei rotatori non si fa riferimento a lesioni muscolari, ma tendinee. Per trovare la soluzione più efficace parlate con un chirurgo super specialista nelle patologie della spalla, saprà studiare l'iter terapeutico più corretto per ogni paziente. Terapie conservative come la fisioterapia e l'osteopatia sono una risorsa importante, prima di ricorrere alla chirurgia. Lussazione della spalla.
Causata nella maggior parte dei casi da un evento traumatico, la #lussazione della #spalla si verifica quando la testa dell’omero fuoriesce totalmente - o parzialmente [sublussazione] - dalla cavità glenoidea. A seconda della posizione assunta dalla testa dell’omero, si può parlare di: ⟶ lussazione anteriore, più comune; ⟶ lussazione posteriore, meno frequente. L'attenzione maggiore deve essere posta, oltre che ovviamente sulla manovra di riduzione, sulle conseguenze di una lussazione, e sull'instabilità di spalla dovuta alla iperlassità dei tessuti della cuffia dei rotatori che non sono più in grado di svolgere il loro ruolo di mantenimento delle ossa della spalla nella loro sede naturale. In caso di lussazione recidivante o di instabilità cronica della spalla, la tecnica artroscopica, sfruttando la sua poca invasività chirurgica, permette di riparare e ritensionare i tendini, centrando nuovamente e correttamente la testa omerale. Le lussazioni scapolo omerali, le sublussazioni e i danni capsulo-legamentosi vengono riparati sempre tramite infissione di ancorette metalliche o suture intra-ossee con fili molto resistenti. Se hai subito una lussazione di spalla dovrai fare la riabilitazione Fisioterapia della spalla congelata o capsulite adesivaCosa è la capsulite adesiva (spalla congelata)
La capsulite adesiva, detta anche “frozen shoulder” (spalla congelata), è una patologia che colpisce la spalla caratterizzata da dolore e rigidità articolare con conseguente limitazione nei movimenti. Consiste in un processo infiammatorio a carico della capsula articolare, un manicotto di tessuto connettivo che riveste l’articolazione gleno-omerale. L’infiammazione determina un ispessimento della capsula, la formazione di aderenze e la perdita di elasticità. Nei pazienti affetti da spalla congelata diminuisce la possibilità di movimento sia attivo che passivo. La limitazione del movimento passivo è una caratteristica importante che permette di distinguere la capsulite adesiva da altre patologie della spalla quali la lesione della cuffia dei rotatori, la tendinopatia calcifica, l’artrosi scapolo-omerale. La capsulite adesiva può insorgere senza alcuna causa apparente (in questo caso si definisce idiopatica), o può svilupparsi dopo un periodo di immobilità forzata della spalla in seguito a un intervento chirurgico, ad una frattura o ad una lussazione (capsulite secondaria). Fattori di rischio della capsulite adesiva (spalla congelata)Fattori di rischio sono:
La spalla congelata si sviluppa in tre fasi:
Il trattamento della capsulite adesiva Il trattamento della capsulite adesiva ha due obiettivi: la riduzione della sintomatologia dolorosa ed il recupero dell’articolarità, ovvero il raggiungimento del completo range di movimento (ROM – Range Of Motion) della spalla. Per ridurre la sintomatologia dolorosa, oltre a ricorrere ad infiltrazioni intrarticolare di cortisone, il paziente può sottoporsi a sedute di tecarterapia. É importante sottolineare che il cortisone infiltrato a livello dei tessuti molli (tendini e muscoli) è controindicato poiché favorisce la formazione di calcificazioni ed aumenta il rischio di lesioni, mentre intra-articolare è molto utile per ridurre il dolore e l’infiammazione della capsula. La massoterapia della zona cervico-scapolare contribuisce a ridurre le contratture antalgiche. Per il recupero dell’articolarità il paziente dovrà effettuare sedute di fisioterapia:
Tutti gli esercizi devono essere eseguiti in assenza di dolore e ripetuti 2-3 volte al giorno. Gradualmente vengono inseriti per il recupero della forza muscolare dapprima esercizi in isometria, successivamente esercizi con elastici. Più del 90% dei pazienti con spalla congelata migliora con la fisioterapia, anche se spesso il recupero completo può richiedere anche più di un anno. Solo in pochissimi casi è necessario ricorrere all’intervento chirurgico di release capsulare in artroscopia. Fonte In questo articolo vedremo come risolvere un problema che può essere fonte di sintomi e dolori molto fastidiosi: sto parlando della periartrite scapolo omerale.
Periartrite scapolo omerale è un termine generico per indicare l’infiammazione dei tendini della spalla, situazione che si accompagna spesso a dolore notturno e a difficoltà nel muovere il braccio, a volte anche con movimenti semplici (ad esempio mettersi la giacca). Andremo a vedere cosa significa avere la periartrite scapolo omerale e cosa la causa (per evitare di ricaderci una volta risolta). Ovviamente, vedremo una strategia efficace per migliorare e risolvere il problema. Questa strategia è stata testata su centinaia di persone in uno studio dell’università di Sheffield. Ok, iniziamo! |
ATTENZIONE LEGGEREIl dottor Paonessa non rilascia AutoriMarco Paonessa Archivio
Settembre 2021
Categorie
Tutti
|



 Feed RSS
Feed RSS


